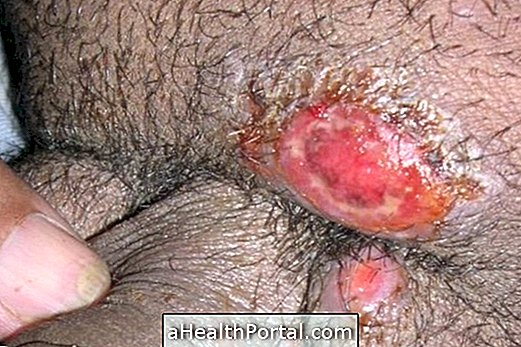
Синдромът на Fournier е рядко заболяване, причинено от бактериална инфекция, която засяга гениталната област и причинява смърт на клетките, което води до появата на подобни на гангрена симптоми като:
- Кожа на вътрешния червен регион, която по-късно се развива, за да потъмнее;
- Интензивна и постоянна болка;
- Миризма на фейди и подуване на региона;
- Треска над 38ºC;
- Прекомерна умора.
Често синдромът на Fournier е по-чест при мъжете, отколкото при жените, а децата и възрастните хора са най-засегнати поради отслабване на имунната система.
Синдромът на Fournier се лекува и не е заразен, но лечението трябва да започне възможно най-скоро, тъй като броят на мъртвите клетки се увеличава с течение на времето и може да бъде животозастрашаващ.

Как се извършва лечението?
Лечението обикновено започва с операция за отстраняване на всички клетки и мъртви клетки, предотвратяващи развитието на заболяването. В допълнение, парче се изпраща в лабораторията, за да се потвърди наличието на бактерията Е. coli, която е отговорна за този проблем.
След това, в зависимост от степента на развитие на гангрена, лекарят може да препоръча използването на перорални антибиотици или директно във вената като ванкомицин или ампицилин, за да се предотврати повтарянето на болестта.
В по-тежки случаи може да е необходимо да се премахнат много от засегнатата кожа и тъкани, така че пациентът да може да остане в продължение на няколко дни, докато кожата и всички засегнати тъкани се оттеглят.
Тъй като това е осакатяващо заболяване, някои пациенти може все пак да се нуждаят от нови операции за възстановяване на интимния регион, както и психологическо лечение, за да подкрепят и изяснят съмненията.
Вижте повече как се прави лечението на тази болест.
Какво може да причини синдрома
Причините за синдрома на Fournier все още не са известни, но болестта е свързана с развитието на бактерии от Е. coli и други микроорганизми в тъканите на интимата, които се дължат на:
- Липса на хигиена;
- Кожни гънки, които натрупват бактерии;
- Захарен диабет;
- Затлъстяване;
- Ниска васкуларизация и тромбоза в кръвоносните съдове на региона;
- Увреждания със синини;
- Малки инфекции.
Други рискови фактори включват злокачествено заболяване, цироза, алкохолизъм и злоупотреба с наркотици. В допълнение, прекаленото използване на антибиотици допринася за увеличаването на случаите на заболяването.